Programme de recherche : Axes
Accueil > Équipe 3 > Programme de recherche > Axe 4
Répondeurs et non-répondeurs en clinique
Maurice Hayot, Engie Ahmed, Clément Boissin, Sébastien Bommart, Arnaud Bourdin, Jérémy Charriot, François Bughin, Fares Gouzi, Jean Pierre Mallet, Emilie Passerieux, Pascal Pomiès
Les interventions thérapeutiques dans une maladie aussi hétérogène que la BPCO reposent sur des approches personnalisées permettant d’améliorer le pronostic fonctionnel et vital et de restaurer une meilleure qualité de vie des patients. Notre proposition est d’étudier la capacité à modifier la trajectoire et la nosologie de la maladie en fonction de la présence ou l’absence de réponse à une intervention thérapeutique. Cette approche conduira à discriminer des mécanismes différentiels selon le type de réponse, ouvrant ainsi la voie à des interventions ciblées et efficaces à long terme. Pour cela, nos travaux s’orientent vers 3 grands types de méthodes :
Objectif 1 : Innovation en interventions globales ciblant sur le comportement actif du patient dans son environnement.
La réhabilitation respiratoire proposée aux patients BPCO ne permet pas d’obtenir les mêmes bénéfices pour tous les patients bénéficiant de programmes similaires. Grâce au réseau de collaborations que nous avons établi avec des établissements et structures de réhabilitation respiratoire au niveau régional, national et international, nous développons une expertise spécifique visant à déterminer les biomarqueurs fonctionnels et cellulaires caractéristiques des trajectoires de répondeurs/non-répondeurs à la réhabilitation respiratoire. Les travaux originaux que nous menons visent à développer le concept de « réhabilitation tout au long de la vie » en nous appuyant sur des approches hybrides réunissant intervention humaines, objets connectés, télémédecine et téléréhabilitation. L’objectif à terme est de cibler les critères cliniques et biologiques prédictifs des réponses à la réhabilitation afin de proposer des interventions dédiées susceptibles de renforcer les trajectoires favorables et infléchir les autres afin d’améliorer la qualité de vie et le pronostic évolutif de la maladie au plus tôt voire avant qu’elle ne se déclare.
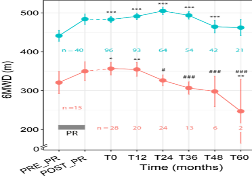
Objectif 2 : Techniques d’interventions spécifiques agissant sur les structures du système respiratoire et ses interactions avec les autres systèmes.
- La thermoplastie bronchique et la réduction endoscopique du volume pulmonaire (REVP), sont des interventions ciblées pour les patients éligibles sur la base d’une évaluation multi-échelles. La quantification des changements des lésions emphysémateuses et la répartition spatio-temporelle des lésions prédisent vraisemblablement la REVP alors qu’une altération de la clairance mucociliaire peut indiquer des bénéfices de la thermoplaste bronchique ou des interventions adaptées. Dans ce domaine, nous menons plusieurs essais cliniques de type PHRC.
- La dysfonction du ventricule droit mais aussi potentiellement gauche, peut être un facteur prédictif des avantages de la REVP pour lequel nous développons un modèle translationnel. L’emphysème induit par l’élastase chez le rat avec une exacerbation induite par le LPS est maintenant bien établi dans notre laboratoire. L’observation d’un groupe spécifique de patients BPCO atteints d’anévrisme de l’aorte abdominale est une observation épidémiologique que notre modèle expérimental semble confirmer facilitant à l’avenir l’étude des mécanismes spécifiques chez l’Homme.

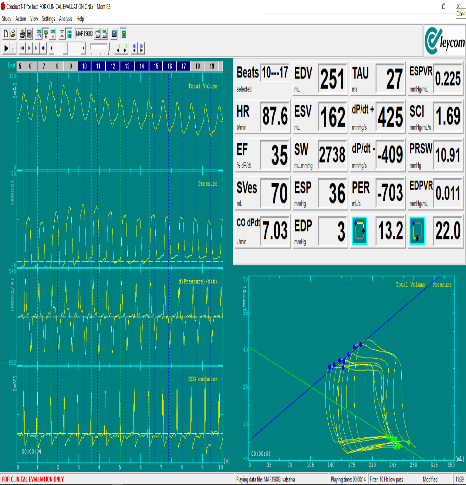
Objectif 3 : Intervention moléculaires et pharmacologiques ciblant l’inflammation chronique des voies aériennes.
L’inflammation des voies aériennes de type Th2 est susceptible d’être ciblée par l’usage d’anticorps monoclonaux dirigés contre IL5, IL4, IL13, IL33 et son récepteur ST2, TSLP et d’autres, actuellement en cours de développement dans l’asthme et la BPCO et chez les patients présentant des caractéristiques d’ACO. Les glucocorticoïdes sont un autre axe insuffisamment exploré en cas d’exacerbation. Les biomarqueurs associés actuels tels que le nombre d’éosinophiles dans le sang ou les expectorations, ou les concentrations de NO exhalé, souffrent de plusieurs faiblesses qui méritent l’identification de biomarqueurs plus stables et prédictifs. Notre équipe développera l’analyse des répondeurs dans des cliniques dans le but non seulement d’identifier des biomarqueurs moléculaires et fonctionnels mais également de déterminer les mécanismes de résistance chez les patients non répondeurs afin de trouver de nouvelles solutions thérapeutiques.
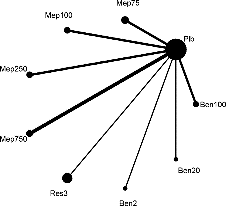
Mots clés : Réhabilitation, téléréhabilitation, télémédecine, inflammation T2, biomarqueurs, thermoplastie bronchique, réduction endoscopique du volume pulmonaire, épithélium des voies respiratoires
